2020年12月号
肥満症の対策ー行動療法についてー
新型コロナウイルス感染症(COVID-19)の流行に伴い在宅勤務が推奨され、通勤が不要になることで運動量が減少し、今年は体重が増加してしまった、という声が周囲でよく聞かれるようになりました。
過度の体重の増加により肥満となると、様々な健康障害、特に生活習慣病のリスクが高まります。新しい生活様式への様々な変革が求められるいま、ここでもう一度肥満への対策を見直すことも必要と思われます。
一般に肥満に対しては食事療法と運動療法が標準的な対策として広く知られていますが、2016年に日本肥満学会より発行された肥満症診療ガイドラインではそれら2つの治療法に加えて、行動療法も重要である、とされています。あまり聞きなれない言葉ですが、行動療法とはいったいどのような治療法なのでしょうか。
今回は肥満症の治療の基本を振り返りつつ、行動療法について考えたいと思います。
1.肥満と肥満症の差異について
肥満とは脂肪が体内に過剰に蓄積した状態で、BMI[Body mass index、体重(kg)/身長(m)2で算出される]が25以上の状態を指します。
肥満症とは肥満に加えて肥満に起因・関連する健康障害(表1)を合併し医学的に減量が必要な病態であり、単純な肥満とは違って肥満症は疾患として取り扱われます。
(肥満症診療ガイドライン2016年 pⅻ 表Bから一部改変)
- 耐糖能障害(2型糖尿病・耐糖能異常など)
- 脂質異常症
- 高血圧
- 高尿酸血症・痛風
- 冠動脈疾患・心筋梗塞・狭心症
- 脳梗塞・脳血栓症・一過性脳虚血発作(TIA)
- 非アルコール性脂肪性肝疾患(NAFLD)
- 月経異常・不妊
- 閉塞性睡眠時無呼吸症候群(OSAS)・肥満低換気症候群
- 運動器疾患・変形性関節症(膝・股関節)・変形性脊椎症、手指の変形性関節症
- 肥満関連腎臓病
2.肥満症の診断と分類について
肥満症の診断はBMIが25以上と診断されたもののうち、①肥満に関連し減量を要する健康障害を有するもの、または②ウエスト周囲長により内臓脂肪蓄積を疑われ、腹部CT検査によって確定診断された内臓脂肪型肥満のいずれかの条件を満たすものとしています。
肥満症は、主に脂肪が存在する部位の違いにより内臓脂肪型肥満と皮下脂肪型肥満に分けられます。内臓脂肪とは腹腔内の様々な臓器の周囲に存在する脂肪のことを指しますが、内臓脂肪型肥満は健康障害を発症するリスクが高いことが知られています。内臓脂肪型肥満はメタボリックシンドロームなどでお馴染みのウエスト周囲長でスクリーニング(男性≧85cm、女性≧90cm)され、腹部CT検査(内臓脂肪面積≧100㎠)によって確定されます。
内臓脂肪は皮下脂肪に比較して代謝活性が高く、内臓脂肪の蓄積は様々な生理活性物質の産生に異常をきたし、これが生活習慣病の発症につながることが推測されています。このため、肥満症の診断基準に特に挙げられているものと考えられます。
一方、内臓脂肪は皮下脂肪に比較して減量により減少しやすいといわれています。
3.肥満症の原因
食生活に関してはエネルギー摂取量の過多、高い糖質摂取率、低い蛋白摂取率、早食いが肥満と関連し、身体活動では運動不足や不活発な座位時間の長さなどが肥満と関連することがよく知られています。これらの生活習慣に基づくエネルギーバランスのわずかな崩れの蓄積が肥満の原因となります。
具体的には、例えばわずかな間食で1日50kcal余分に摂取(表2に50kcalに相当する飲食物を示します)することが習慣化してしまったとして、それを毎日5年間継続すると単純計算で50kcal×365日×5年間=90,000kcalが過剰となります。体脂肪1kgは約8,000kcalに相当しますので、5年間で11.3kg体重が増加する計算となります。これは50kcalの運動消費量の減少でも同様の体重増加をもたらす計算となります。
| ビール(350ml) | 1/3缶 |
|---|---|
| 缶コーヒー(160ml) | 1缶 |
| ポテトチップス | 1/10袋 |
| あめ | 4個 |
| ビスケット | 1.5枚 |
| カップアイス(200g) | 1/8個 |
| 餃子 | 1.5個 |
| ラーメン・うどん | 1/8人前 |
| アンパン | 1/6個 |
4.肥満症治療の目的
過剰な脂肪蓄積、つまり肥満を改善することにより肥満に起因する複数の疾患(表1に挙げられた疾患群)を一挙に改善させることが目的です。
少し細かいお話になりますが、データ的には体重1kg減量あたり血圧は1mmHg程度低下、LDLコレステロールは0.8mg/dL低下、HDLコレステロールは0.3mg/dL上昇、中性脂肪は1.3mg/dL低下し、BMIが2低下することで糖尿病発症リスクが27%低下するとの結果があり、これらの統計からも減量により複数の検査データが改善することがわかります。
5.減量治療目標は「現体重の3%以上の体重減少」
日本での肥満症の診断基準に合致した方を対象としたデータになりますが、ベースラインとなった体重(つまり肥満症と診断されたときの体重)から1~3%の体重減少により中性脂肪、HDLコレステロール、LDLコレステロール、HbA1c、肝機能などの血液検査数値が有意に改善し、3~5%の体重減少で収縮期・拡張期血圧、空腹時血糖、尿酸値も改善した、とのデータから、日本肥満学会の肥満症診療ガイドラインでは3~6か月間で現体重の3%以上の体重減少を減量の目標とし、その維持が重要であるとしています。
そのためには具体的にどのような方法が必要なのでしょうか。
6.肥満症治療の原則と行動療法
肥満症の治療には脂肪蓄積の原因となっているエネルギー収支のアンバランスを修復することが必要となります。具体的には食事と運動へのアプローチが主であることは広く知られていることと思いますが(食事療法と運動療法の基礎的事項については表3と表4に示しています)、厳格な食事制限・運動のみでは長期の持続が困難な場合が多いとされています。では、何故長続きしないのでしょうか。
1日の摂取エネルギー量の算定基準:25kcal×標準体重(kg)以下
(BMI≧35の高度肥満症では20~25kcalに設定)
栄養バランス(上記エネルギー量の中の割合)
| 糖質 | 50~60% |
|---|---|
| 蛋白質 | 15~20% |
| 脂質 | 20~25% |
*糖質:炭水化物から食物繊維を除いたもの
(肥満症診療ガイドライン2016年 p52 表4-5)
- 頻度
-
- ほぼ毎日(週5日以上)実施する
- 運動の急性効果を期待しなくてもよい場合、運動量が十分であれば週5日未満でまとめて運動してもよい
- 強度
-
- 安全性のため、当初は低~中強度の運動から開始する
- 運動に慣れてきたら強度をあげることも考慮する
- 時間
-
- 1日合計30~60分、週150~300分実施する
- 1回10分未満の中強度以上の運動を積み重ねるのでもよい
- 種類
-
- 有酸素運動を主体とし、レジスタンス運動、ストレッチング、種々のコンディショニング・エクササイズを併用する。本人が楽しめて習慣化できる種目をみつけるよう促す
- 日常の生活活動も増加させる
- 座位時間を減少させる
運動療法に関してはメディカルニュース2020年9月号 「コロナ禍の今だからこそ、ウォーキングの価値を見直しましょう」をご参照ください。
それは肥満症の原因がライフスタイルや食行動様式・環境因子などが相互に絡んでおり発症の要因が多様であるから、といわれています。対症療法的な食事制限・運動療法のみでただ「やらされている感覚」ではなく、自身が問題に気付き自主的に減量に適した行動に向かう場合には長期維持が可能になると考えられます。
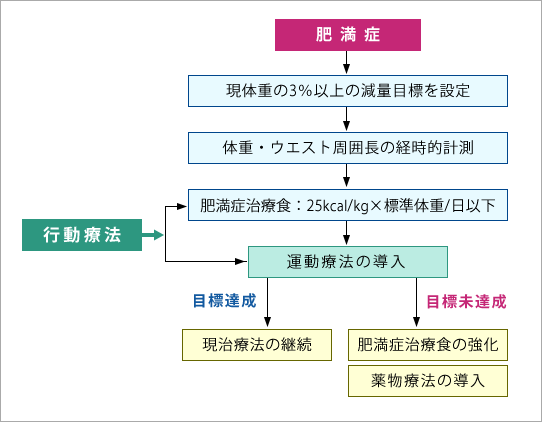
そこで肥満症の方が食事・運動療法のみでなく「今、何が自分にとって問題なのか」、つまり自分の場合は何が理由で肥満になっているのか、を具体的に知り、その根本的な原因を自覚することによって食行動やライフスタイルを自主的に、かつ適切に変容させることが治療の長期的な維持に必要であると考えられます。そのためのアプローチが「行動療法」です(図1)。
(肥満症診療ガイドライン p ⅹⅶ 図Eから一部改変)
7.行動療法とは
肥満症の患者さんには食行動の異常が多くみられます(表5)。
まず患者さんの個々の肥満症発症の要因について問題点を抽出し分析することが必要となります。
(肥満症診療ガイドライン2016年 p40 表4-2 一部改変)
- 食欲の認知性調節異常:間食・ストレス誘発性食行動
- 食欲の代謝性調節異常:過食・夜間大食
- 偏食・早食い・朝食の欠食
日常生活において「少々食べすぎた」ことや「ときどき間食する」という繰り返しにより肥満が形成されますが、それらの食行動の問題点を具体的に知る必要があり、食行動質問表(表6)を使用したアプローチが有用です。質問に答えることで患者自身が問題点に気付くことが重要で、治療する医師も問題点を把握しやすくなります。質問表から得られた回答をもとにダイアグラム(図2)を作成し、視覚的にも問題点を認識しやすくなります。また治療の評価にも使用されます。
(肥満症診療ガイドライン2016年p41 表4-3 一部改変)
(肥満症診療ガイドライン2016年 p42 図4-3)
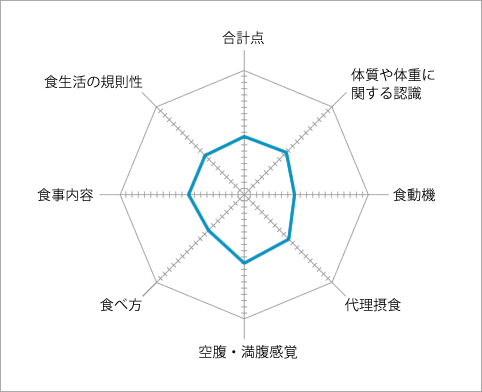
食行動質問表から得られた患者の回答をもとに、7領域における各項目の合計点と総合計点を算出し、ダイアグラム上にプロットし線で結ぶ。ダイアグラムの外側ほど問題点が多いことを意味する。
体重を毎日測定することも自分の状況を認識するために重要です。肥満症診療ガイドラインでは1日4回(起床直後、朝食直後、夕食直後、就寝直前)の体重測定をし、これをグラフ化することが推奨されています。ベースとなるのは起床直後の体重で、前日の起床直後の体重と比較して自分で体重がなぜ増えたかを分析することで問題点を認識することが重要です。体重の日内変動は食べれば増え、食べなければ減る、という簡単な原則に従っていることを理解することが食行動の是正につながるものと考えられます。
たとえば夕食直後から就寝直前までの体重変化は夜間摂食の評価が出来ますが、このように細かく分析することで体重の増減をもたらした具体的な原因を知ることができ、食行動の是正につながるものと考えられます。
早食いも肥満と関連するといわれています。早食いをすることで満腹感を感じる前に食べ過ぎてしまうことがエネルギー摂取量の過剰をもたらし肥満の原因となることが考えられますが、摂取エネルギーを一定に調整しても食べる速さと肥満度に関連があるといわれています。習慣化した早食いを是正することは容易ではありませんが、噛み数を一定にしてこれを繰り返すことが有用で、前述のガイドラインでは30回咀嚼法が推奨されており、咀嚼自体が満腹感の形成を促進するため過食の予防にも寄与すると考えられています。
また朝食の欠食(単身赴任者に多いといわれています)や夕食時間の遅延も肥満者によくみられる食行動パターンです。朝食の欠食は昼食時に空腹感が増し、過食の原因となったり、朝食欠食後の昼食摂食時にインスリン分泌が高まることで肥満を助長します。
他にも日常の身体活動と関連して、座位時間の増加と肥満者の増加に相関関係があるといわれており、テレビ視聴時間は肥満度と関連がみられるとされています。
8.行動療法の意義
行動療法は、体重や食事内容・食行動について自己記録をすることによる自身の問題点の抽出と分析から始まり、その解析に基づいて自身で自主的に生活習慣や食行動を修正し、適正行動の実施につなげることで問題点を解決することが目標(図3)です。
(肥満症診療ガイドライン2016年 p40 図4-2)
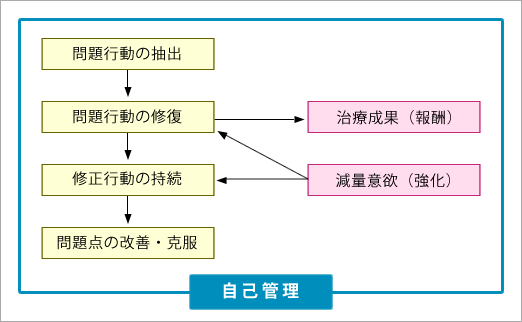
その適正行動の継続には報酬(体重減少や腹囲の減少、血圧やコレステロール値などの血液検査データの改善など)が重要です。報酬によって適正行動の内容がさらに強化され、継続されることになりさらなる減少を促し肥満症治療が推進されるものと考えられます。
参考文献
- 肥満症診療ガイドライン2016 日本肥満学会編集 ライフサイエンス出版 2016年
- 健診・健康管理専門職のための新セミナー生活習慣病 第2版 田中 逸著 日本医事新報社 2018年
同友会メディカルニュース / 医療と健康(老友新聞)
 ウェアラブル時代の健康管理
ウェアラブル時代の健康管理 プレコンセプションケア ~働く女性の今と未来を守るために~
プレコンセプションケア ~働く女性の今と未来を守るために~ 足が頻繁につる。改善方法は?
足が頻繁につる。改善方法は? 世界対がんデーに、がんについて考えてみましょう
世界対がんデーに、がんについて考えてみましょう GLP-1ダイエットの注意点
GLP-1ダイエットの注意点 ―人間ドック・健診で見つかる「心房細動」は重大なサイン― 心房細動の早期発見と専門医受診の重要性
―人間ドック・健診で見つかる「心房細動」は重大なサイン― 心房細動の早期発見と専門医受診の重要性 煙が見えない新型タバコと健康被害 ―加熱式タバコ・電子タバコ・紙巻きタバコの比較―
煙が見えない新型タバコと健康被害 ―加熱式タバコ・電子タバコ・紙巻きタバコの比較― 関節炎で膝に水がたまる
関節炎で膝に水がたまる 膵がんの最近の動向と人間ドックの果たす役割
膵がんの最近の動向と人間ドックの果たす役割 高齢者と慢性腎臓病(CKD)患者における降圧目標の注意点
高齢者と慢性腎臓病(CKD)患者における降圧目標の注意点 便を柔らかくする方法は?
便を柔らかくする方法は? 人間ドック・健康診断における胃内視鏡検査の移り変わりについて
人間ドック・健康診断における胃内視鏡検査の移り変わりについて PSA検査の新しい展開 S2,3PSA%について
PSA検査の新しい展開 S2,3PSA%について 身長が縮んだ!と感じた方へ
身長が縮んだ!と感じた方へ 鼠径ヘルニアは手術をせず治せますか?
鼠径ヘルニアは手術をせず治せますか? “肺がん検診が変わるかもしれません!”
“肺がん検診が変わるかもしれません!” 認知症予防のためには働き盛りの健康管理が重要です(改訂版)
認知症予防のためには働き盛りの健康管理が重要です(改訂版) 女性の「痩せ」による健康障害ついて– FUS(女性の低体重・低栄養症候群)に注目を –
女性の「痩せ」による健康障害ついて– FUS(女性の低体重・低栄養症候群)に注目を – 左手にしびれ症状。脳は異常なし。原因は?
左手にしびれ症状。脳は異常なし。原因は? 新型コロナウイルス(COVID-19) ― 罹患後症状について ―
新型コロナウイルス(COVID-19) ― 罹患後症状について ― 動脈硬化について~脂質仮説を中心に~
動脈硬化について~脂質仮説を中心に~ 入浴中にみられる不慮の事故とその予防―ヒートショックについてー
入浴中にみられる不慮の事故とその予防―ヒートショックについてー 健診で「肺気腫」との診断。タバコの影響?
健診で「肺気腫」との診断。タバコの影響? 老化は突然やってくる?~最新の研究結果の意義とこれから期待されること~
老化は突然やってくる?~最新の研究結果の意義とこれから期待されること~ 狭心症治療中に納豆などは禁食?
狭心症治療中に納豆などは禁食? アルコール依存症について
アルコール依存症について エナジードリンクは適量を
エナジードリンクは適量を 手のひらに大量の汗をかく。原因は?
手のひらに大量の汗をかく。原因は? 便秘・慢性便秘症について
便秘・慢性便秘症について “糖質制限食”について改めて考えてみましょう
“糖質制限食”について改めて考えてみましょう 胃の内視鏡検査の受診間隔は?
胃の内視鏡検査の受診間隔は? ハチ毒アレルギー
ハチ毒アレルギー 椅子に座る時など少量の尿漏れが…
椅子に座る時など少量の尿漏れが… HPVワクチン接種のすすめ
HPVワクチン接種のすすめ 「耳性帯状疱疹」後遺症に悩んでいます…。
「耳性帯状疱疹」後遺症に悩んでいます…。 声が枯れるのはお酒のせい?それとも…
声が枯れるのはお酒のせい?それとも… 注意すべき肺炎 ―加湿器肺(過敏性肺炎)―
注意すべき肺炎 ―加湿器肺(過敏性肺炎)― サプリメントを含めた薬剤と腎機能障害の関連について
サプリメントを含めた薬剤と腎機能障害の関連について 「耳垂れ」が気になり痒みもある…原因は?
「耳垂れ」が気になり痒みもある…原因は? 夜間頻尿について ―その原因と生活の質に及ぼす影響―
夜間頻尿について ―その原因と生活の質に及ぼす影響―  血をサラサラにする薬で「便潜血陽性」になる?
血をサラサラにする薬で「便潜血陽性」になる? 遺族ケアガイドラインについて
遺族ケアガイドラインについて  震災関連死とショック死
震災関連死とショック死  虫歯は無いけど「歯周病検診」は受けるべき?
虫歯は無いけど「歯周病検診」は受けるべき? 働く女性の健康管理について
働く女性の健康管理について  認知症基本法が成立しました。認知症について見直してみましょう。
認知症基本法が成立しました。認知症について見直してみましょう。-
 足の筋肉の痛みに悩む女性。骨に異常なし。薬の副作用か?
足の筋肉の痛みに悩む女性。骨に異常なし。薬の副作用か?  脂肪肝は万病の元
脂肪肝は万病の元 -
 高齢者に多いパーキンソン病。気になる症状がある場合にはまず鑑別診断を。
高齢者に多いパーキンソン病。気になる症状がある場合にはまず鑑別診断を。  予防医療を推進していくために ~日本人間ドック学会が名称を変更します~
予防医療を推進していくために ~日本人間ドック学会が名称を変更します~ -
 首のつけ根が腫れている女性。「甲状腺機能が高め」と言われ心配…。
首のつけ根が腫れている女性。「甲状腺機能が高め」と言われ心配…。  身近な食物アレルギー(2) 納豆アレルギー
身近な食物アレルギー(2) 納豆アレルギー-
 全身の痒みが治まらない…
全身の痒みが治まらない…  かぜ症候群 ~感染予防における素朴な疑問を中心に~
かぜ症候群 ~感染予防における素朴な疑問を中心に~-
 高脂血症薬の服用で副作用?
高脂血症薬の服用で副作用?  スギ花粉症舌下免疫療法
スギ花粉症舌下免疫療法 潰瘍性大腸炎について ―社会的影響と新たな知見―
潰瘍性大腸炎について ―社会的影響と新たな知見―-
 肺炎球菌ワクチンは毎年接種するもの?
肺炎球菌ワクチンは毎年接種するもの?  ワーク・エンゲイジメントと健康的な職場づくり
ワーク・エンゲイジメントと健康的な職場づくり ふくらはぎが痛い。足先は冷えて痺れるような感覚も…。
ふくらはぎが痛い。足先は冷えて痺れるような感覚も…。 医療におけるChatGPTの可能性
医療におけるChatGPTの可能性-
 緑内障の疑いと診断されたが完治するの?
緑内障の疑いと診断されたが完治するの?  新型コロナの影響でメタボはどうなった?(第二報)
新型コロナの影響でメタボはどうなった?(第二報) 身近な食物アレルギー(お菓子関連)
身近な食物アレルギー(お菓子関連)-
 呼びかけても返事がない。耳が遠いだけ?それとも…
呼びかけても返事がない。耳が遠いだけ?それとも…  人口動態統計を見てみました。
人口動態統計を見てみました。-
 健康診断で十二指腸潰瘍の疑い。自覚症状ないので放置しても大丈夫?
健康診断で十二指腸潰瘍の疑い。自覚症状ないので放置しても大丈夫?  健康増進のための8項目(Life's Essential 8)
健康増進のための8項目(Life's Essential 8)-
 胸やけがひどくて胸の奥がヒリヒリ痛むのは…逆流性食道炎の可能性
胸やけがひどくて胸の奥がヒリヒリ痛むのは…逆流性食道炎の可能性  動脈硬化性疾患予防ガイドラインが改訂されました
動脈硬化性疾患予防ガイドラインが改訂されました-
 片耳だけ耳鳴りが2年も続いています。原因は?
片耳だけ耳鳴りが2年も続いています。原因は?  浮腫(ふしゅ)について
浮腫(ふしゅ)について-
 糖尿の気があるのに放置…糖尿病性神経障害の恐れ
糖尿の気があるのに放置…糖尿病性神経障害の恐れ  新型コロナウイルス後遺症に対する治療、EATについて
新型コロナウイルス後遺症に対する治療、EATについて-
 健診で「骨密度68%」という結果。薬による治療が必要でしょうか?
健診で「骨密度68%」という結果。薬による治療が必要でしょうか?  歯周病と全身疾患 治療から予防へ
歯周病と全身疾患 治療から予防へ-
 異常な眩しさ、視界が白くかすむ…白内障の手術が不安。
異常な眩しさ、視界が白くかすむ…白内障の手術が不安。  便秘症について
便秘症について リキッドバイオプシーの現状と未来
リキッドバイオプシーの現状と未来-
 乳がん検査の頻度と種類について
乳がん検査の頻度と種類について -
 健康診断で「白血球や血小板の数が少ない」という結果…まさか白血病か。
健康診断で「白血球や血小板の数が少ない」という結果…まさか白血病か。 -
 乳がん検査の頻度と種類について
乳がん検査の頻度と種類について  検査を行うのは誰??
検査を行うのは誰??-
 左胸が痛む原因は…心臓疾患か、それともストレスか?
左胸が痛む原因は…心臓疾患か、それともストレスか?  新型コロナの影響でメタボはどうなった?
新型コロナの影響でメタボはどうなった?-
 疲れやすい、食欲不振、声のかすれ等の症状は甲状腺機能低下症か?
疲れやすい、食欲不振、声のかすれ等の症状は甲状腺機能低下症か?  2022年の新型コロナウイルス感染及び濃厚接触について
2022年の新型コロナウイルス感染及び濃厚接触について-
 咳払いをすると黄色っぽいネバネバした痰がでる
咳払いをすると黄色っぽいネバネバした痰がでる  超高齢化が進む日本における健康寿命延伸のために
超高齢化が進む日本における健康寿命延伸のために-
 「前立腺がん」と診断。切除か薬物治療か悩む男性
「前立腺がん」と診断。切除か薬物治療か悩む男性  循環器病対策、心不全治療の新たな展開
循環器病対策、心不全治療の新たな展開-
 高血圧の薬を飲みはじめたら逆に体調が悪くなった…
高血圧の薬を飲みはじめたら逆に体調が悪くなった…  「成人の食物アレルギー」
「成人の食物アレルギー」-
 バリウムを飲んだ後、便が出にくくなる…改善方法は?
バリウムを飲んだ後、便が出にくくなる…改善方法は?  花粉症とアレルギー性鼻炎
花粉症とアレルギー性鼻炎-
 首の後ろにできたコブ。「粉瘤」あるいは「脂肪腫」か。
首の後ろにできたコブ。「粉瘤」あるいは「脂肪腫」か。  アナフィラキシーについて
アナフィラキシーについて-
 胃がん手術後の食事で気をつけなければならないこと
胃がん手術後の食事で気をつけなければならないこと -
 一過性の目の異常は脳梗塞の前兆の可能性
一過性の目の異常は脳梗塞の前兆の可能性  のどの違和感:咽喉頭異常感症について
のどの違和感:咽喉頭異常感症について-
 抗がん剤の副作用とは?
抗がん剤の副作用とは? -
 健康には自信があったのに「洞性徐脈」と診断され…
健康には自信があったのに「洞性徐脈」と診断され…  妊娠と放射線検査について
妊娠と放射線検査について 口の中が部分的に白い…白板症とはどんな病気?
口の中が部分的に白い…白板症とはどんな病気? 紹介状には何が書いてある?
紹介状には何が書いてある? 人間ドックで「肝血管腫」と診断。気になる晩酌は…?
人間ドックで「肝血管腫」と診断。気になる晩酌は…? 72歳で前立腺がん見つかる。治療方法の選択肢は…?
72歳で前立腺がん見つかる。治療方法の選択肢は…? 新型コロナワクチン開発が照らす私たちの未来
新型コロナワクチン開発が照らす私たちの未来 LDLコレステロールが高値で半年後に再検査…気を付けることは?
LDLコレステロールが高値で半年後に再検査…気を付けることは? 長く続く頭痛は慢性硬膜下血腫の疑いも。放置せずに検査を
長く続く頭痛は慢性硬膜下血腫の疑いも。放置せずに検査を 低脂血症について
低脂血症について 胆石が見つかり「経過観察」。普段の注意点は?
胆石が見つかり「経過観察」。普段の注意点は? 超音波検査で「大動脈瘤の疑い」…どんな手術をするの?
超音波検査で「大動脈瘤の疑い」…どんな手術をするの? 力を入れると指の関節が痛む…関節リウマチの疑い
力を入れると指の関節が痛む…関節リウマチの疑い 時間制限食について
時間制限食について 通勤電車でお腹が痛くなる…過敏性腸炎の可能性
通勤電車でお腹が痛くなる…過敏性腸炎の可能性 新しい診断、治療:「エクソソーム」の可能性
新しい診断、治療:「エクソソーム」の可能性 「突然息苦しくなり意識遠のく」…まずは不整脈検査を。
「突然息苦しくなり意識遠のく」…まずは不整脈検査を。 味覚障害と亜鉛
味覚障害と亜鉛 黒くてベトベトした便が続くのは消化管出血の疑いも
黒くてベトベトした便が続くのは消化管出血の疑いも がん検診受診しましたか?
がん検診受診しましたか? これって物忘れ?それとも…。認知症の種類や診断法について
これって物忘れ?それとも…。認知症の種類や診断法について 胃のポリープ切除とはどんな事をするの?内視鏡による切除手術について
胃のポリープ切除とはどんな事をするの?内視鏡による切除手術について 肥満症の対策ー行動療法についてー
肥満症の対策ー行動療法についてー 気管支拡張薬で不整脈が出る?喘息の治療薬を使うと脈がドクドクする…
気管支拡張薬で不整脈が出る?喘息の治療薬を使うと脈がドクドクする… 特定の音が聞こえなくなった。難聴か、それとも認知症か?
特定の音が聞こえなくなった。難聴か、それとも認知症か? 医療分野における人工知能活用の現状
医療分野における人工知能活用の現状 免疫を担うリンパ節は風邪などで炎症・腫れることも。
免疫を担うリンパ節は風邪などで炎症・腫れることも。 続けてほしい血圧測定の習慣。正しい計り方は?
続けてほしい血圧測定の習慣。正しい計り方は? ガイドラインに基づいた前立腺肥大症の正しい知識と治し方
ガイドラインに基づいた前立腺肥大症の正しい知識と治し方 コロナ禍の今だからこそ、ウォーキングの価値を見直しましょう
コロナ禍の今だからこそ、ウォーキングの価値を見直しましょう ゴミが入ったわけではないのに瞼(まぶた)の裏側がゴロゴロする…
ゴミが入ったわけではないのに瞼(まぶた)の裏側がゴロゴロする… COVID-19を含めた感染症の予防についての豆知識
COVID-19を含めた感染症の予防についての豆知識 むせやすい人は「誤嚥性肺炎」にご注意を!
むせやすい人は「誤嚥性肺炎」にご注意を! 夜中に何度も目が覚めてしまう「中途覚醒」は生活習慣の乱れ、うつ病の場合も。
夜中に何度も目が覚めてしまう「中途覚醒」は生活習慣の乱れ、うつ病の場合も。 腰痛と運動不足
腰痛と運動不足 騒音性難聴・音響性難聴(音響外傷)
騒音性難聴・音響性難聴(音響外傷) 女性に多いトイレの後の残尿感や痛み…「老化現象」と放置しないで
女性に多いトイレの後の残尿感や痛み…「老化現象」と放置しないで HPV(ヒトパピローマウイルス)と子宮頚がん
HPV(ヒトパピローマウイルス)と子宮頚がん 大腸憩室炎とは?~大腸憩室症について~
大腸憩室炎とは?~大腸憩室症について~ 片目だけ急に視力が落ちた気がします……原因は?
片目だけ急に視力が落ちた気がします……原因は? 線維筋痛症について
線維筋痛症について 排便時にポタポタと赤い血が…大腸がんが心配!
排便時にポタポタと赤い血が…大腸がんが心配! 創薬における量子コンピュータの応用
創薬における量子コンピュータの応用  食後の胃の痛みが背中にまで広がる…胃腸薬をのむだけでは駄目?
食後の胃の痛みが背中にまで広がる…胃腸薬をのむだけでは駄目? ガイドラインに基づいた外反母趾の正しい知識と治し方
ガイドラインに基づいた外反母趾の正しい知識と治し方 トイレ回数が増えて尿の出が悪い。頻尿や残尿感の原因は…
トイレ回数が増えて尿の出が悪い。頻尿や残尿感の原因は… 情報技術革命と医療の未来について
情報技術革命と医療の未来について C型肝炎の治療が大きく変わりました
C型肝炎の治療が大きく変わりました 咳が止まらず、痰に血のようなものが混じる
咳が止まらず、痰に血のようなものが混じる 認知症予防のためには働き盛りの健康管理が重要です
認知症予防のためには働き盛りの健康管理が重要です 顔の片側半分が痺れてるけど手足は異常なし。まさか脳梗塞?それとも…
顔の片側半分が痺れてるけど手足は異常なし。まさか脳梗塞?それとも… 同友会メディカルニュース2019年9月号を掲載しました。
同友会メディカルニュース2019年9月号を掲載しました。 食事中の「むせ・咳き込み」は誤嚥性肺炎の危険性も
食事中の「むせ・咳き込み」は誤嚥性肺炎の危険性も 帯状疱疹を予防しよう
帯状疱疹を予防しよう まぶたが垂れ下がっていませんか。年を重ねると増える眼瞼下垂とは
まぶたが垂れ下がっていませんか。年を重ねると増える眼瞼下垂とは インスリンポンプ:完全自動運転の人工膵臓へ
インスリンポンプ:完全自動運転の人工膵臓へ GISTについて~胃のGISTを中心に~
GISTについて~胃のGISTを中心に~ 胸やけ、胃の痛み…それは逆流性食道炎かも!
胸やけ、胃の痛み…それは逆流性食道炎かも! 爪を見ただけで肺や心臓の病気が分る?
爪を見ただけで肺や心臓の病気が分る? プレシジョン・メディシン(精密医療)について
プレシジョン・メディシン(精密医療)について 急に心臓がドクドクドク…!!すぐに治るけど、これって危険?
急に心臓がドクドクドク…!!すぐに治るけど、これって危険? 梅雨に向けてダニ対策を!
梅雨に向けてダニ対策を! 男性にもある更年期障害とは
男性にもある更年期障害とは 尿に蛋白が!「慢性腎臓病の疑い」と言われましたが
尿に蛋白が!「慢性腎臓病の疑い」と言われましたが 腎性低尿酸血症ご存知ですか?
腎性低尿酸血症ご存知ですか? 効き目にも差があるの?安価なジェネリック薬と普通の薬の違い
効き目にも差があるの?安価なジェネリック薬と普通の薬の違い 食後過血糖(血糖値スパイク)について
食後過血糖(血糖値スパイク)について 突然、意識を失い倒れました。重大な病気?
突然、意識を失い倒れました。重大な病気? 失神の原因と対処法
失神の原因と対処法 心電図検査で「左脚ブロック」と診断されたが、どのような病気?
心電図検査で「左脚ブロック」と診断されたが、どのような病気? 尿路結石と生活習慣による予防法
尿路結石と生活習慣による予防法 バリウム検査で「十二指腸球部変形」と診断され不安…どんな病気?進行するの?
バリウム検査で「十二指腸球部変形」と診断され不安…どんな病気?進行するの? 副腎偶発腫瘍
副腎偶発腫瘍 憩室炎で入院繰り返す…
憩室炎で入院繰り返す… 前立腺がんのPSA検診について
前立腺がんのPSA検診について 手や足にあざができて消える
手や足にあざができて消える めまいについて
めまいについて お腹にガスがたまりグルグル音がして苦しい…体質か?病気か?
お腹にガスがたまりグルグル音がして苦しい…体質か?病気か? 大人の麻疹(はしか)―あなたは抗体を持っていますか?
大人の麻疹(はしか)―あなたは抗体を持っていますか? 人間ドックで尿潜血・蛋白の診断…
人間ドックで尿潜血・蛋白の診断… 多発性嚢胞腎(のうほうじん)のことを御存じですか?
多発性嚢胞腎(のうほうじん)のことを御存じですか? 口内炎がたくさんできるのは疲れのせい?それとも…
口内炎がたくさんできるのは疲れのせい?それとも… 動脈硬化を気にしていますか?
動脈硬化を気にしていますか? 食後に貧血症状、息苦しさも
食後に貧血症状、息苦しさも 健康的な食習慣によって腸内環境を整えましょう
健康的な食習慣によって腸内環境を整えましょう 足の爪が白濁。その原因は…?
足の爪が白濁。その原因は…? 心不全の予防とケアを推進しよう!
心不全の予防とケアを推進しよう! 膵嚢胞の一種IPMNは経過観察が必要?
膵嚢胞の一種IPMNは経過観察が必要? 「血圧高め」は「高血圧」になる?
「血圧高め」は「高血圧」になる? 長引く咳の原因について
長引く咳の原因について 人工知能の医療への応用
人工知能の医療への応用 膀胱炎の正しい知識と治し方
膀胱炎の正しい知識と治し方
 暑さ指数(WBGT)をもっと活用しましょう
暑さ指数(WBGT)をもっと活用しましょう サルコペニアご存知ですか?
サルコペニアご存知ですか? 認知機能障害について
認知機能障害について 心房細動と診断されたら
心房細動と診断されたら 逆流性食道炎とバレット食道について
逆流性食道炎とバレット食道について 頭痛について
頭痛について 汗っかきに潜む怖い病気
汗っかきに潜む怖い病気 睡眠時間確保のすすめ
睡眠時間確保のすすめ 食塩摂取量気にしていますか?
食塩摂取量気にしていますか? 高LDL-C血症(俗にいう悪玉コレステロール)について
高LDL-C血症(俗にいう悪玉コレステロール)について 最近のがん免疫治療の話
最近のがん免疫治療の話 乳房超音波検査で乳がん発見率の向上を
乳房超音波検査で乳がん発見率の向上を
 骨粗鬆症(こつそしょうしょう)について
骨粗鬆症(こつそしょうしょう)について 夜中に足がつることはありませんか?
夜中に足がつることはありませんか? ピロリ菌検査で「陰性」であっても気を付けて欲しいこと
ピロリ菌検査で「陰性」であっても気を付けて欲しいこと お薬手帳利用していますか?
お薬手帳利用していますか? 「座りっぱなし」をなくしましょう!
「座りっぱなし」をなくしましょう! 歯周病・喫煙と乳がんとの関係
歯周病・喫煙と乳がんとの関係 血圧はどこまで下げればよいのか?
血圧はどこまで下げればよいのか? 過敏性腸症候群について
過敏性腸症候群について 脳動脈瘤について
脳動脈瘤について 長時間労働は心・脳血管障害の大きなリスク
長時間労働は心・脳血管障害の大きなリスク 「胆管がん」ってどんな病気?
「胆管がん」ってどんな病気? 慢性膵炎についてご存知ですか?
慢性膵炎についてご存知ですか? 地中海食をもとに健康的な食習慣について考えましょう
地中海食をもとに健康的な食習慣について考えましょう 乳がん検診を受けましょう!
乳がん検診を受けましょう! コレステロールの摂取制限について
コレステロールの摂取制限について アサーショントレーニング
アサーショントレーニング ~胃の寄生虫、『アニサキス』について~
~胃の寄生虫、『アニサキス』について~ うつ病について
うつ病について 「体を動かすということ」をもう一度考えてみませんか?
「体を動かすということ」をもう一度考えてみませんか? 進歩する内視鏡検査
進歩する内視鏡検査 高血圧について
高血圧について 甘く見てはいけないインフルエンザ
甘く見てはいけないインフルエンザ リンパ球と癌の関係
リンパ球と癌の関係 HbA1c(ヘモグロビンエーワンシー)について
HbA1c(ヘモグロビンエーワンシー)について 睡眠時無呼吸症候群:いびきだけではない危険な病気
睡眠時無呼吸症候群:いびきだけではない危険な病気 小腸カプセルとダブルバルーンの話
小腸カプセルとダブルバルーンの話 大動脈弁狭窄症の新しい治療法 -TAVI-
大動脈弁狭窄症の新しい治療法 -TAVI- 世界肝炎デーご存知ですか?
世界肝炎デーご存知ですか? 「胆石」の事をよく知って正しく付き合いましょう
「胆石」の事をよく知って正しく付き合いましょう 食習慣と腸内細菌の関係~代謝異常の視点から~
食習慣と腸内細菌の関係~代謝異常の視点から~ さだまさしさんの歌に思う-鉄欠乏性貧血の話-
さだまさしさんの歌に思う-鉄欠乏性貧血の話- データヘルス計画が始まります
データヘルス計画が始まります 『胸やけ、げっぷ』ありませんか?
『胸やけ、げっぷ』ありませんか? 「潜在性甲状腺機能低下症」ってご存じですか?
「潜在性甲状腺機能低下症」ってご存じですか? 肺がん検診のススメ
肺がん検診のススメ 大腸がん検診受けていますか?
大腸がん検診受けていますか? ピロリ菌除菌治療の保険適用が拡大されました。
ピロリ菌除菌治療の保険適用が拡大されました。 今一度、低炭水化物食(糖質制限食)について考えてみましょう。
今一度、低炭水化物食(糖質制限食)について考えてみましょう。 片足立ちで靴下を履けますか?
片足立ちで靴下を履けますか? 腹部大動脈瘤も人間ドック・健診で早期発見を
腹部大動脈瘤も人間ドック・健診で早期発見を アルコールと消化器疾患について
アルコールと消化器疾患について 糖尿病とがん・糖尿病治療とがんの関係
糖尿病とがん・糖尿病治療とがんの関係 最近の禁煙事情
最近の禁煙事情 膵臓(すいぞう)がんについて知っておいてほしいこと
膵臓(すいぞう)がんについて知っておいてほしいこと 遺伝的なリスクはその後の行いで変えられるかもしれません
遺伝的なリスクはその後の行いで変えられるかもしれません 血尿とIgA腎症
血尿とIgA腎症 動脈硬化疾患予防ガイドラインについて
動脈硬化疾患予防ガイドラインについて 機能性胃腸障害について
機能性胃腸障害について ドライアイのリスクと治療
ドライアイのリスクと治療 高血圧のタイプ別心血管・脳血管疾患リスクについて
高血圧のタイプ別心血管・脳血管疾患リスクについて 遺伝情報を用いたオーダーメイド医療の時代が、すぐ近くまで来ています。
遺伝情報を用いたオーダーメイド医療の時代が、すぐ近くまで来ています。 今の生活習慣が老後を決めてしまうかもしれません
今の生活習慣が老後を決めてしまうかもしれません がん治療の最前線
がん治療の最前線 骨粗鬆症の予防について
骨粗鬆症の予防について 高血圧とは ガイドラインを中心に
高血圧とは ガイドラインを中心に 消炎鎮痛剤とがんの意外な関係
消炎鎮痛剤とがんの意外な関係 食習慣改善はお菓子やジュース類を減らす事から始めましょう
食習慣改善はお菓子やジュース類を減らす事から始めましょう 日本人はなぜ平均寿命が世界でトップクラスなの?
日本人はなぜ平均寿命が世界でトップクラスなの? 大腸がん対策について
大腸がん対策について 生活習慣改善の目標と方法
生活習慣改善の目標と方法 ひとりひとりが認知症に対する備えを
ひとりひとりが認知症に対する備えを よい睡眠が健康にはとても重要です
よい睡眠が健康にはとても重要です たかがコレステロール、されどコレステロール
たかがコレステロール、されどコレステロール 肺がんには胸部CTが有効です
肺がんには胸部CTが有効です 動脈硬化を調べましょう
動脈硬化を調べましょう 「脂肪肝なんて」と軽く考えていませんか
「脂肪肝なんて」と軽く考えていませんか 減量に最適なカロリーバランスは?
減量に最適なカロリーバランスは? 血清抗p53抗体に関する話題
血清抗p53抗体に関する話題 関節リウマチの話題
関節リウマチの話題 non-HDL-Cを知っていますか?
non-HDL-Cを知っていますか? 経鼻内視鏡検査の普及が進んでいます
経鼻内視鏡検査の普及が進んでいます NEAT(非運動性活動熱発生)をご存知ですか?座っている時間を短くすることが健康の秘訣かもしれません
NEAT(非運動性活動熱発生)をご存知ですか?座っている時間を短くすることが健康の秘訣かもしれません
食事プラスワン
- 第35回
- 食物繊維

- 第34回
- 夏に気を付けたい食中毒
- 第33回
- 肝臓を守る習慣
- 第32回
- 乳製品とLDLコレステロール
- 第31回
- 中食や外食の活用【コンビニ・スーパー】
- 第30回
- 休肝日を作ろう
- 第29回
- 熱中症に要注意
- 第28回
- 間食を見直そう
- 第27回
- 食べ物の消化時間
- 第26回
- 食事のバランスを整えよう
- 第25回
- 体重を測ろう
- 第24回
- 免疫力を高める
- 第23回
- 朝食をとろう
- 第22回
- 1日の目標塩分摂取量
- 第21回
- 上手な鉄分の摂り方
- 第20回
- カラダに良い油・悪い油
- 第19回
- 歯の定期健診も受けていますか?
- 第18回
- 食事バランス
- 第17回
- 運動でカロリーを減らすには
- 第16回
- 関節の痛みには・・・
- 第15回
- 骨を丈夫に!
- 第14回
- ごはんを適量食べる!
- 第13回
- 野菜プラスキャンペーン開始!
- 第12回
- 「お豆腐」食べ過ぎ注意報!
- 第11回
- 表示をよく見て、飲もう!
- 第10回
- おでんの選び方。
- 第9回
- くだものも、適量を食べる!
- 第8回
- 牛乳はどのくらい飲んでいますか。
- 第7回
- 早食いも、食事バランスも改善!
- 第6回
- 夜遅い食事が気になる人へ
- 第5回
- お酒が気になる人へ
- 第4回
- 菓子パンの食事を改善!
- 第3回
- アブラ料理もおいしく食べる!
- 第2回
- おつまみ選びの達人に!
- 第1回
- めんの時もバランスよく!
小石川の健康散歩道
- 第51回
- 疲れた時こそ注意!帯状疱疹から体を守るために

- 第50回
- 花粉症を乗り切るために
- 第49回
- 光と睡眠の関係 ~季節の変わり目こそ、光の整え方がカギ~
- 第48回
- 夏の疲れを秋に持ち越さない! ~いまから始めるリカバリー習慣~
- 第47回
- 「朝食の効果」~まずは1品から始めてみませんか~
- 第46回
- ヘッドホン難聴(イヤホン難聴)を知っていますか?
- 第45回
- なりたい自分の第一歩、考えてみませんか?
- 第44回
- がん検診の受診はお済みでしょうか?
- 第43回
- 「座り過ぎ」に要注意! ~毎日コツコツ、病気予防~
- 第42回
- 味噌汁は健康づくりの救世主?!~味噌汁の塩分量と栄養素どっちをとる?~
- 第41回
- 食べる・育てる・観る ガーデニングの良いところ
- 第40回
- 推しの力!
- 第39回
- 炭酸飲料?お茶?あなたは何を飲みますか?
- 第38回
- 気になる喉の乾燥の防ぎ方
- 第37回
- 香りやにおい、マスク着用の日々だからこそ、意識してみませんか。
- 第36回
- こころを整える 〜リフレーミングをとりいれて〜
- 第35回
- パンダと一緒に健康に!?
- 第34回
- 好きな香りはありますか?
- 第33回
- 快眠のための寝具について
- 第32回
- マスクと肌トラブル
- 第31回
- 腸内環境を整えよう~腸活のススメ~
- 第30回
- 手洗い・消毒後は、保湿をセットで手荒れを予防
- 第29回
- 心を満たす食卓が鍵
- 第28回
- 『コロナ太り』を解消!要因を知って具体的な対策に
- 第27回
- 外出自粛期間を乗り切るコツ 運動編
- 第26回
- 飛行機内の湿度は砂漠よりも低い?!
- 第25回
- 「お料理」のススメ
- 第24回
- 階段利用で歩数UP・プチ筋トレ♪
- 第23回
- 釣って食べる!海釣りのオススメ~船酔い(乗り物)酔い対策編~
- 第22回
- 素敵な和菓子
- 第21回
- 『デンタルケアから始める健康管理』
- 第20回
- 『気にしていますか? 夜間熱中症』
- 第19回
- 本当の血圧はどれくらい? ‐意外と知らない血圧上昇の原因‐
- 第18回
- 五感を働かせ、楽しみながらの英語習得!認知症予防にも効果的!?
- 第17回
- 「素敵な靴は、素敵な場所に連れて行ってくれる」って本当?!
- 第16回
- 今、スポーツ観戦がアツイ!
- 第15回
- 釣って食べる!海釣りのオススメ ~運動編~
- 第14回
- 太鼓に感動!
- 第13回
- 運動前の糖質摂取―大事なのは種類とタイミング―
- 第12回
- 体質は遺伝する、習慣は伝染する。
- 第11回
- 新生活を迎える時ほど大切に!家族・身近な相手とのコミュニケーション
- 第10回
- もっと気軽に健康相談♪
- 第9回
- 食材で季節を感じてみませんか?
- 第8回
- 夏の日差しを楽しむために
- 第7回
- 休日は緑を求めて…
- 第6回
- お風呂好きは日本人だけ?
- 第5回
- 気分の高揚を求めて
- 第4回
- みなさん、趣味はありますか?
- 第3回
- 休み明けの朝だってすっきりさわやか、そんな生活への...
- 第2回
- 忙しい日々こそ、1日をふりかえること。
- 第1回
- 少しの工夫で散歩が変わる!
































